Neonatale gehoorscreening, het begin
13 februari 2019 - Leestijd 10 - 15 minutenIn dit artikel wordt uitleg gegeven over de neonatale gehoorscreening en worden feiten en cijfers gedeeld over de opbrengsten van dat programma.
Het landelijke programma voor Neonatale Gehoorscreening heeft als doel pasgeborenen met een permanent gehoorverlies van minimaal 40 decibel (dB) aan één of beide oren tijdig op te sporen, zodat er binnen de leeftijd van een half jaar gestart kan worden met een passende interventie. Het Centrum voor Bevolkingsonderzoek van het RIVM vroeg PACT om een evaluatie uit te voeren om te achterhalen (a) in hoeverre er op tijd gestart wordt met de interventie en (b) indien dat niet zo is, wat hiervan dan de oorzaken zijn. In dit artikel worden de belangrijkste uitkomsten van de evaluatie beschreven.

Foto: Wayne Evans
Als studiepopulatie is het cohort kinderen genomen dat geboren is in 2014 en waarbij een tweezijdig permanent gehoorverlies van minstens 40 dB was vastgesteld. Door middel van dossieronderzoek bij de audiologische centra is getracht een nauwkeurig beeld te verkrijgen van het doorlopen traject bij de kinderen en daarmee mogelijk vertragende factoren op te sporen.
Van de in 2014 geboren kinderen voldeden 124 kinderen aan het insluitingscriterium van beiderzijds (waarschijnlijk) een permanent gehoorverlies van minimaal 40 dB. De ouders/verzorgers van deze kinderen is door de behandelend audioloog schriftelijk toestemming gevraagd voor deelname aan het onderzoek. Ouders van 50 kinderen (40% van het cohort) hebben toestemming aan het onderzoek verleend. Van deze kinderen zijn de gegevens bij 12 AC’s geanalyseerd door de onderzoeker in nauwe samenwerking met de behandelend audioloog. Door drie AC’s zijn de gegevens per (gecodeerde) e-mail opgestuurd en telefonisch besproken.
Geïncludeerde kinderen en ingezette interventies
Het stroomdiagram in Figuur 1 geeft een overzicht van de aantallen kinderen in de diverse fasen van het onderzoek.
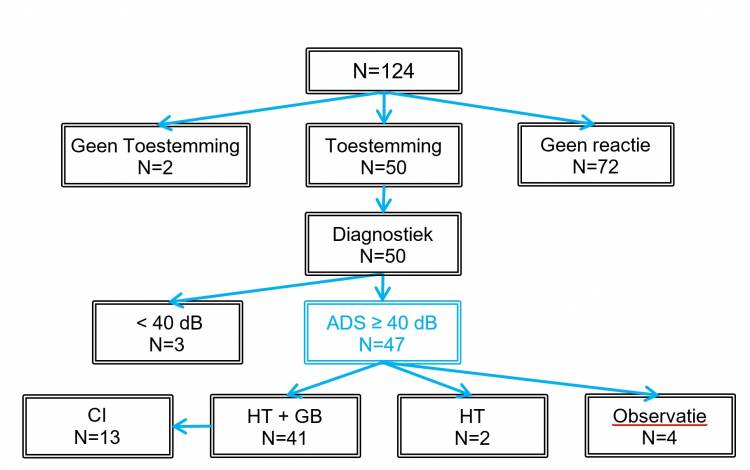
Figuur 1. Overzicht van het aantal kinderen per fase van het onderzoek. Van de 124 kinderen uit de neonatale gehoorscreening 2014 die voor dit onderzoek in aanmerking komen hebben ouders van 50 kinderen toestemming gegeven voor deelname aan dit onderzoek. Ouders van twee kinderen hebben toestemming geweigerd en ouders van 72 kinderen hebben niet op de schriftelijke oproep gereageerd. Na het diagnostisch onderzoek op het audiologisch centrum bleken uiteindelijk 47 kinderen beiderzijds een permanent gehoorverlies van minimaal 40 dB te hebben. Bij alle 47 kinderen werd hoortoestelaanpassing (HT) en gezinsbegeleiding (GB) geadviseerd. Bij 41 kinderen werden hoortoestellen aangepast in combinatie met gezinsbegeleiding. Van deze groep zijn uiteindelijk 13 kinderen doorverwezen naar een gespecialiseerd team voor cochleaire implantatie (CI). Bij twee kinderen werden op verzoek van ouders alleen hoortoestellen aangepast. Op verzoek van ouders is bij vier kinderen een afwachtend beleid gevoerd met regelmatige observatie van gehoor en spraak-/taal¬ontwikkeling (‘watchful waiting’).
Tijdigheid van screening
Dit onderzoek richt zich op de tijdigheid van de diverse contactmomenten en de redenen voor een eventuele vertraging. Vanuit het NGS-programma gelden hiervoor de volgende indicatoren: Bij minimaal 95% van de kinderen: afronding screening binnen 42 dagen, afronden diagnostiek binnen 92 dagen en start interventie binnen 4 maanden na de geboorte. Bij een zwangerschapsduur korter dan 37 weken is op alle contact¬momenten voor prematuriteit gecorrigeerd. Bij twee kinderen (een tweeling) werd hiervoor een correctie van 24 dagen toegepast. Figuur 2 toont de leeftijd van de kinderen tijdens het laatste meetmoment van de neonatale gehoorscreening.
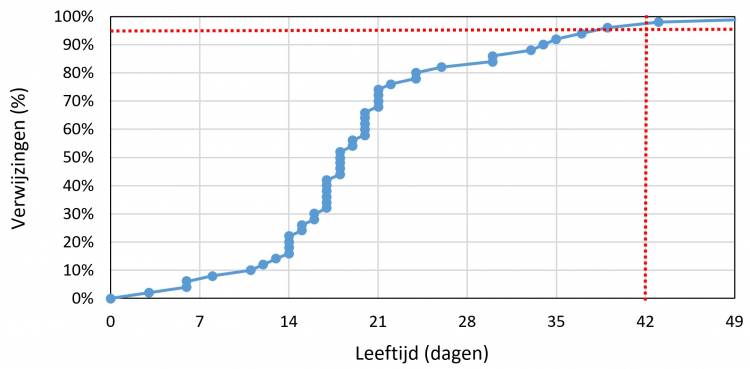
Figuur 2. De leeftijd in dagen van de 50 kinderen op het laatste meetmoment van de neonatale gehoorscreening. Bij twee kinderen is een (geringe) correctie op de kalenderleeftijd toegepast wegens prematuriteit. De rode verticale stippellijn geeft de indicatorleeftijd van 42 dagen weer en de horizontale stippellijn het streefcijfer van 95%.
Figuur 2 laat zien dat bij 96% van de 50 kinderen de screening binnen de indicatorleeftijd van 42 dagen werd afgerond. Dit percentage komt zeer goed overeen met de 97,0% tijdigheid uit de TNO rapportage over het totale cohort naar een AC verwezen kinderen in 2014 (Van der Ploeg et al., 2016).
Tijdigheid en uitkomst van diagnostiek
Na verwijzing vanuit de NGS werden de kinderen na gemiddeld 16 dagen (3-35 dagen; mediaan: 14 dagen) op het AC gezien voor nadere diagnostiek. Bij 9 van de 50 kinderen (18%) was het interval tussen de laatste NGS en het eerste contact op het audiologisch centrum groter dan 24 dagen. Een belangrijke praktische reden voor een langer interval blijkt de vakantieperiode te zijn. De beschikbaarheid van personeel tijdens deze periode vormt soms een beperkende factor. Bij twee kinderen werden afspraken door ouders verzet. Bij de twee kinderen met het syndroom van Down gaven de ouders prioriteit aan andere medische diagnostiek.
Bij de 47 kinderen met een tweezijdig permanent gehoorverlies van minimaal 40 dB werd de diagnostiek op een leeftijd van gemiddeld 94 dagen (11-805; mediaan: 69 dagen) afgerond. Bij 8 van de 47 kinderen (17,0%) was de diagnostiek op de indicatorleeftijd van 92 dagen echter nog niet afgerond. De redenen voor een verlengd diagnostisch traject staan in Tabel 1.
De ouders van vier kinderen wilden een herhaling van de test omdat het kind thuis voldoende op geluid zou reageren en/of omdat de gehoortest geen goed beeld zou geven van het gehoor van hun kind. Bij twee kinderen was er tijdens een vervolgmeting sprake van otitis media met effusie (OME), waardoor meerdere vervolgmetingen noodzakelijk waren.
Bij drie van de vijftig kinderen werd aan één zijde een gehoorverlies kleiner dan 40 dB gevonden. Bij deze kinderen werd de diagnostiek op een leeftijd van respectievelijk 61, 109 en 209 dagen afgerond. Bij het kind met een traject van 109 dagen speelde otitis media een rol. Bij het kind met een traject van 209 dagen werd na constatering van eenzijdig gehoorverlies het onderzoek op verzoek van ouders op een leeftijd van 9 maanden herhaald.
Van de groep van 50 kinderen was op een leeftijd van 92 dagen de diagnostiek bij 40 kinderen (80%) afgerond. Dit getal komt goed overeen met de 83,4% tijdigheid van het afronden van de diagnostiek bij alle in 2014 naar een AC verwezen kinderen (TNO, 2016).
In Figuur 3 staat de leeftijd bij afronding van het diagnostisch traject opgesplitst naar de grootte van het uiteindelijk gevonden gehoorverlies weergegeven. Bij kinderen met een verlies van 60-69 dB en minimaal 70 dB is de uitslag van het diagnostisch traject sneller duidelijk dan bij de kinderen met een kleiner gehoorverlies.
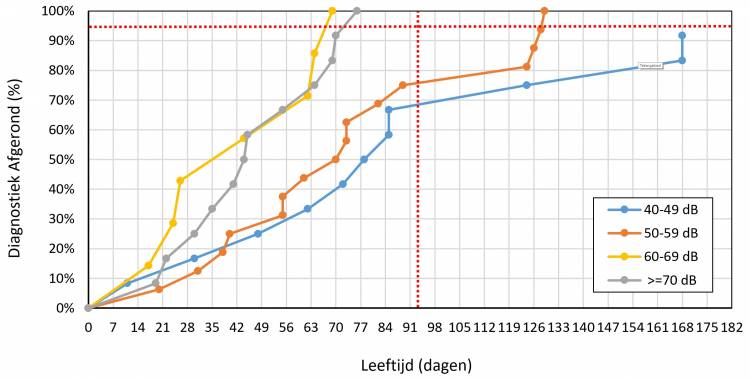
Figuur 3. Leeftijd na vaststelling van een permanent gehoorverlies voor een gehoorverlies van 40-49 dB, 50-59 dB, 60-69 dB en minimaal 70 dB. De indicatorleeftijd van 92 dagen is met de rode verticale stippellijn weergegeven. Het streefcijfer van 95% wordt met de rode horizontale stippellijn aangegeven.
In Figuur 4 wordt het aantal onderzoeksmomenten voor definitieve vaststelling van het gehoorverlies in blauw weergegeven. Bij 15 kinderen was de grootte van het permanente gehoorverlies na één sessie duidelijk, bij 28 kinderen na twee sessies en bij 7 kinderen na drie sessies. In groen staat ook een retrospectieve interpretatie van het aantal benodigde sessies. Na de eerste meetsessie bleek bij 31 kinderen de grootte van het permanente gehoorverlies al duidelijk, na twee sessies bij 13 kinderen en na drie sessies bij 6 kinderen. Hierbij dient te worden aangetekend dat een extra meetsessie zeer waardevol kan zijn voor de acceptatie van het gehoorverlies door de ouders.
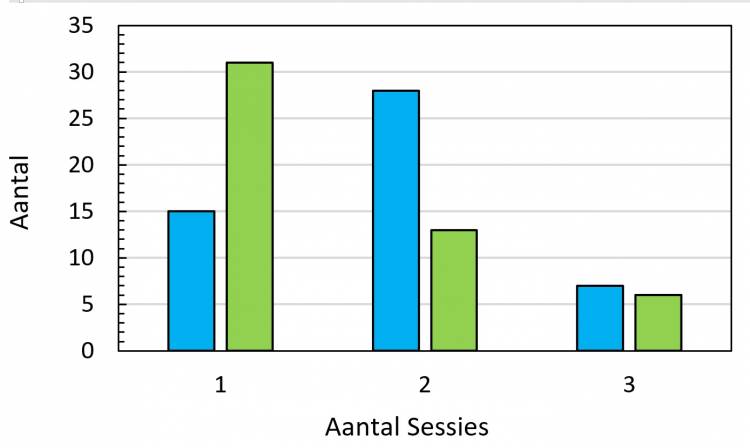
Figuur 4. Het aantal onderzoeksmomenten benodigd voor het vaststellen van de grootte van het permanente gehoorverlies. In blauw het werkelijke aantal gebruikte sessies en in groen een retrospectieve herinterpretatie van deze gegevens.
Figuur 5 toont het uiteindelijk gevonden permanente gehoorverlies met intervallen van 10 dB voor de linkerzijde in blauw en voor de rechterzijde in rood. Aan beide zijden is het gemiddelde gehoor-verlies 62 dB (bereik: 20-100 dB). Bij vrijwel alle kinderen is het verlies symmetrisch. Bij 3 kinderen werd aan één zijde een gehoorverlies kleiner dan 40 dB geconstateerd.
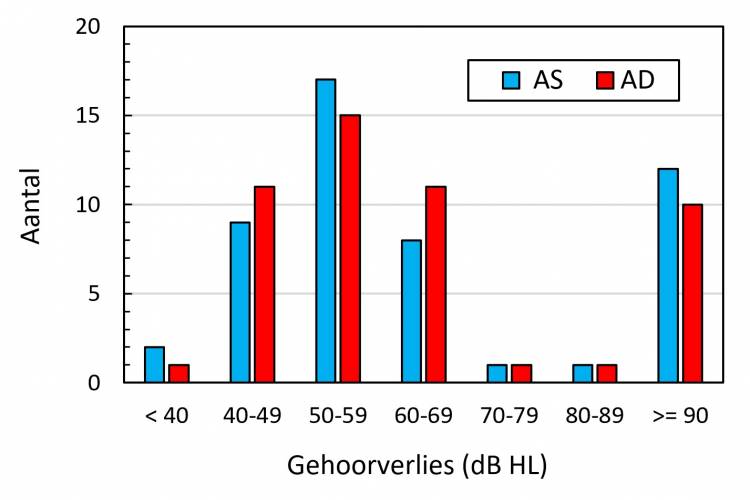
Figuur 5. De grootte van het permanente gehoorverlies voor de groep 50 kinderen aan linker- en rechterzijde in intervallen van 10 dB. Het verlies voor de linkerzijde is in blauw, aan de rechterzijde in rood aangegeven.
Alle audiologen gaven aan dat na constatering van een permanent gehoorverlies naar de KNO-arts wordt doorverwezen, waarbij het kind meestal op korte termijn gezien kan worden. Bij de academische centra is dit een vanzelfsprekendheid omdat de diagnostische onderzoeken veelal worden afgestemd op de spreekuren van de KNO-arts. Bij één perifeer AC wordt ieder kind altijd direct voorafgaand aan het audiometrisch onderzoek gezien door de KNO-arts.
Tijdigheid van inzet interventies: hoortoestelaanpassing
In de volgende analyses worden de drie kinderen met aan één zijde een gehoorverlies kleiner dan 40 dB niet meer meegenomen. Bij 43 van de 47 kinderen werd een hoortoestel aangepast. De leeftijd waarop de hoortoestellen werden aangepast staat in Figuur 6 uitgezet.
Na gemiddeld 103 dagen (32-175; mediaan: 105 dagen) werden hoortoestellen aangepast. Op een leeftijd van 4 maanden zijn bij 29 kinderen (62%) hoortoestellen aangepast en na 6 maanden is dit toegenomen tot 43 (91%).
Ouders van 4 kinderen zagen af van het aanpassen van hoortoestellen (Tabel 2). Bij twee kinderen met een perceptief verlies van 40 dB aan het beste oor gaven ouders aan dat hun kind in de thuissituatie voldoende reageerde op geluid. Bij één kind met een perceptief verlies van 50 dB aan het beste oor wilden de ouders de spraak-/taalontwikkeling afwachten voordat zij een besluit wilden nemen over het aanpassen van hoortoestellen. Ouders van één kind met het syndroom van Down en een gemengd gehoorverlies met een perceptieve component van 40 dB aan het beste oor kozen ervoor het beloop van het gehoorverlies af te wachten.
Figuur 6 laat zien dat bij alle kinderen met verliezen van 60-69 dB en vanaf 70 dB rond vier maanden hoortoestellen zijn aangepast. Bij de grote verliezen worden in het algemeen eerder hoor-toestellen aangepast dan bij kinderen met de kleinere verliezen van 40-49 dB en 50-59 dB.
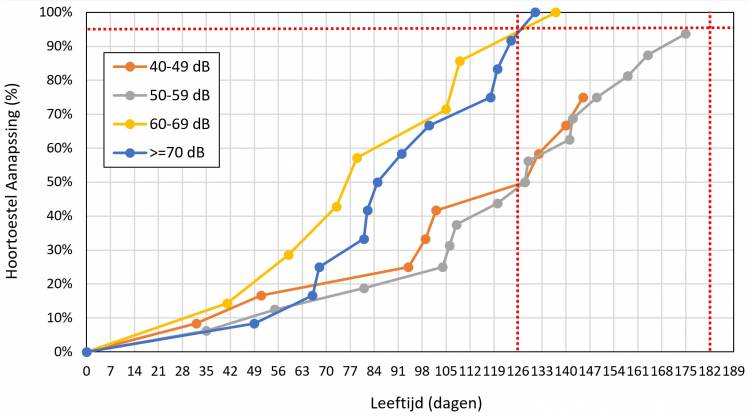
Figuur 6. Leeftijd in dagen waarop hoortoestellen bij een gehoorverlies van 40-49 dB, 50-59 dB, 60-69 dB en minimaal 70 dB werden aangepast. Bij drie kinderen met aan het beste oor een verlies van 40 dB en één kind met een verlies van 50 dB werden geen hoortoestellen aangepast. De rode verticale stippellijnen zijn de 4-maands en 6-maands indicatoren van respectievelijk het NGS programma en JCIH. Het streefcijfer van 95% wordt met de rode horizontale stippellijn aangegeven.
In Tabel 3 staat het overzicht van de mediane doorlooptijden (in dagen) van het gehele traject tot en met de eerste aanpassing van hoortoestellen.
Het is duidelijk dat de duur van het gehele traject tot aan de interventie, een optelsom is van afzonderlijke delen. Hierin valt op dat naast het diagnostiektraject, de tijd tussen het voorschrift van de hoortoestellen en het daadwerkelijk aanpassen relatief lang is. Dit traject bestaat uit het wachten op een afspraak bij de audicien, de tijd voor het fabriceren van de oorstukjes en de vervolgafspraak op het AC.
Tijdigheid van inzet interventies: Gezinsbegeleiding
Een tweede vorm van interventie is gezinsbegeleiding, waarvan binnen de NGS geadviseerd wordt deze standaard aan te bieden en wel binnen 4 maanden na de geboorte. Aan alle ouders van de 47 kinderen met een permanent gehoorverlies vanaf 40 dB werd ook gezinsbegeleiding (‘vroegbegeleiding’) geadviseerd. Bij zes kinderen werd door de ouders van gezinsbegeleiding afgezien (zie Tabel 4). Dit betrof één kind met het syndroom van Down en een gemengd gehoorverlies dat al begeleid werd vanuit een gespecialiseerde Down-polikliniek. Eén kind was langdurig opgenomen in een ziekenhuis voor neurologische problemen. Bij één kind was de moeder zelf slechthorend en al uitgebreid bekend met het omgaan met slechthorendheid. Bij drie kinderen gaven ouders aan de spontane spraak-/taalontwikkeling van hun kind af te willen wachten.
Het eerste contact met de gezinsbegeleiding was op een leeftijd van gemiddeld 123 dagen (11-804 dagen; mediaan 91 dagen). Op een leeftijd van 4 en 6 maanden hadden respectievelijk 34 (72%) en 40 (85%) van de 47 kinderen contact gehad met de gezinsbegeleiding.
In Figuur 7 staat de leeftijd van het eerste contact met de gezinsbegeleiding uitgesplitst naar de grootte van het gehoorverlies. In het algemeen geldt dat dit eerste contact eerder plaatsvindt bij een groter dan bij een kleiner gehoorverlies. Bij 5 kinderen met een gehoorverlies van 40-49 dB en één kind met een verlies van 50-59 dB werd door de ouders afgezien van gezinsbegeleiding. De redenen hiervoor staan in Tabel 4 weergegeven.
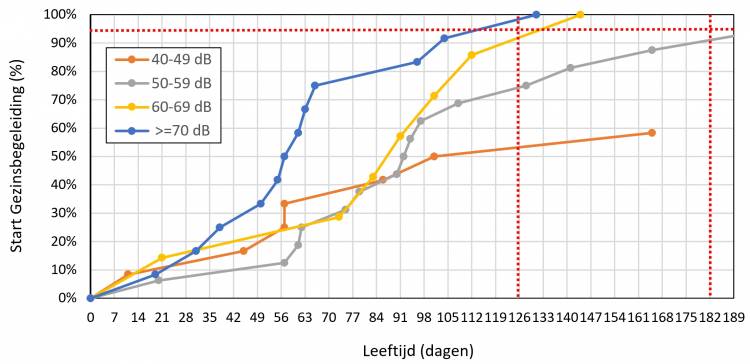
Figuur 7. De leeftijd in dagen tijdens het eerste contact met de gezinsbegeleiding uitgesplitst naar de kinderen met een gehoorverlies van 40-49 dB, 50-59 dB, 60-69 dB en minimaal 70 dB. Bij 5 kinderen met een gehoorverlies van 40-49 dB en één kind met een verlies van 50-59 dB werd door de ouders afgezien van gezinsbegeleiding. De rode verticale stippellijnen zijn de 4-maands en 6-maands indicatorleeftijd van respectievelijk het NGS programma en de JCIH. Het streefcijfer van 95% wordt met de rode horizontale stippellijn aangegeven.
Screenings- en Diagnostiektraject
De gehoorscreening werd bij 48 van de 50 kinderen (96%) binnen 42 dagen na de geboorte afgerond en voldoet hiermee aan de geldende norm (minimaal 95% binnen 42 dagen na de geboorte).
Voor het interval tussen de laatste screeningsronde en het eerste diagnostische onderzoek op het AC geldt dat 41 kinderen (82%) binnen de indicatorperiode van 24 dagen wordt gezien. Hiermee wordt de norm van 95% niet gehaald. Een verlengd interval heeft vooral een praktische reden. De verschillende vakantieperioden blijken hiervoor een belangrijke oorzaak. Dit is bij zowel ouders als bij de AC’s een punt van aandacht. Enerzijds zijn er in vakantieperiodes minder spreekuren beschikbaar, anderzijds zijn ouders dan ook minder goed beschikbaar.
Het diagnostische traject op het AC wordt bij 40 van de 50 kinderen (80%) binnen de streefwaarde van 92 dagen afgerond. Dit betekent dat bij een substantieel aantal kinderen de gestelde streefwaarde niet gehaald wordt (N=9). De belangrijkste reden van verlenging van het diagnostiektraject blijkt het inlassen van extra onderzoek(en) op verzoek van de ouders vanwege twijfels aan het gemeten gehoorverlies. Het is de vraag in hoeverre dit voor de diagnosestelling echt noodzakelijk is. Figuur 4 laat zien dat de eerste meting vaak Bij grotere gehoorverliezen is de uitslag na de eerste diagnostiek vaak al duidelijkal een goed beeld geeft van het uiteindelijke gehoorverlies. Bevestiging van het resultaat kan wel bijdragen aan een betere acceptatie bij ouders en is misschien zelfs noodzakelijk om ouders te overtuigen van de noodzaak van hoortoestellen. Maar als dit ten koste gaat van een tijdige interventie, is het de vraag hoe noodzakelijk zo’n extra stap in het traject is en of dit in bepaalde gevallen voorkomen kan worden. Wellicht kan het vroegtijdig inschakelen van gezinsbegeleiding hierbij nuttig zijn.
Bij de grotere verliezen was de uitslag na het eerste diagnostische onderzoek vaak al duidelijk. Een tweede onderzoek werd vooral gepland ter bevestiging van de eerdere resultaten en/of ter overtuiging van de ouders. Gelukkig blijkt uit Figuur 3 dat bij alle gehoorverliezen van minimaal 60 dB HL de diagnostiek tijdig is afgerond en er dus geen sprake is van substantiële vertraging. Episoden van otitis media met effusie (OME) vertraagden bij een klein aantal kinderen met een langduriger diagnostische traject de definitieve bepaling van de grootte van het permanente gehoorverlies. Andere oorzaken van vertraging zijn co-morbiditeit zoals syndroom van Down en/of ziekte van het kind. Vertraging is in deze gevallen begrijpelijk en lijkt moeilijk te voorkomen.
Interventie
Een tijdige interventie is een van de belangrijkste doelen van het screeningsprogramma. Daarom is het positief dat bij alle kinderen met een gehoorverlies van minimaal 60 dB rond de leeftijd van 4 maanden is gestart met een interventie. Het percentage van 72% voor interventie met hoortoestellen en/of inzet van gezinsbegeleiding op een leeftijd van 4 maanden ligt voor de totale groep wel onder de 95%-streefwaarde. Van de 47 kinderen met een bilateraal gehoorverlies van 40 dB of meer werd op de leeftijd van 4 maanden bij ‘slechts’ 29 kinderen een hoortoestel aangepast (62%). Tussen 4 maanden en 6 maanden neemt het percentage gelukkig snel toe, 91% heeft een hoortoestel vóór 6 maanden. Ook bij de inzet van gezinsbegeleiding is de tijdigheid niet optimaal. Op een leeftijd van 4 maanden hebben 34 kinderen (72%) contact met de gezinsbegeleiding gehad. Bij 6 maanden geldt dit voor 40 kinderen (85%).
Net als bij de diagnostiek, lijkt de mate van gehoorverlies een belangrijke factor te spelen bij het niet halen van de doelstelling qua tijdigheid. Ouders van kinderen met een kleiner gehoorverlies (≤ 50 dB) geven regelmatig aan dat het kind op omgevingsgeluid reageert en achten daarom geen interventie nodig. In vier gevallen is het zelfs helemaal niet gekomen tot een hoortoestelaanpassing, ondanks dat de gehoorverliezen hier wel aanleiding toe gaven. Als de status van het gehoorverlies niet direct duidelijk wordt, creëert dit bij ouders verwarring die voor vertraging kan zorgen. Interventie door de gezinsbegeleiding kan hierbij een waardevolle aanvulling zijn, bijvoorbeeld door extra uitleg over de noodzaak van het horen van zachte geluiden/klanken voor het goed op gang komen van de Als de status van het gehoorverlies niet direct duidelijk wordt, creëert dit bij ouders verwarring; dit kan voor vertraging in het traject zorgenspraaktaalontwikkeling. Echter, voor ouders blijkt inzet van gezinsbegeleiding juist bij matige gehoorverliezen niet triviaal (zie Figuur 7), ondanks dat het wel altijd werd aangeboden. Bij deze gehoorverliezen wordt er in een substantieel aantal gevallen geen of pas laat gebruik van gemaakt. Gezinsbegeleiding wordt mogelijk nog te vaak gezien als noodzakelijke interventie in geval van ernstige slechthorendheid/doofheid en als een optionele interventie bij matige slechthorendheid.
Ouders willen graag zekerheid over het gehoorverlies en de noodzaak voor hoortoestellen, voordat hiermee gestart wordt. Dit is begrijpelijk, maar hierdoor leidt een vertraging in het diagnostiektraject automatisch tot een verlate start met hoortoestellen en kan daarmee een negatief effect hebben op de hoorontwikkeling van het kind. Het is belangrijk dat dit besef ook bij behandelaars goed aanwezig is. Wellicht is het in sommige gevallen mogelijk toch alvast te starten met het hoortoesteltraject, ondanks dat er nog enige onduidelijkheid is over de mate van gehoorverlies.
Naast inhoudelijke factoren, spelen ook de planning en logistiek een rol in het behalen van de tijdigheidscriteria. Een kort interval tussen het afronden van de neonatale gehoorscreening en de eerste afspraak voor audiologische diagnostiek vraagt om een flexibele spreekuurplanning van het audiologisch centrum. De planning rond en in de vakantieperiodes blijft wel een aandachtspunt. De tijdsinvestering per afspraak en daarmee de aanpak De planning rond de vakantieperiodes is een belangrijk aandachtspuntvoor de diagnostiek verschilt echter sterk tussen de verschillende centra. Dit varieert van anderhalf uur tot een compleet dagdeel voor het eerste diagnostische onderzoek. Het voordeel van een grote initiële tijdsinvestering is dat de diagnostiek vrijwel altijd tot een duidelijke uitspraak leidt. Dit kan op termijn wellicht tijd besparen.
Een aandachtspunt is de relatief lange tijd tussen het voorschrijven van hoortoestellen en de daadwerkelijk eerste aanpassing (mediaan van 42 dagen). Het maken van een afspraak bij een audicien en het maken van oorstukjes neemt natuurlijk enige tijd in beslag, maar wellicht is het mogelijk de tijd tot de volgende afspraak op het AC wat te verkorten. Het is juist de optelling van verschillende kleine tijdsverliezen die gezamenlijk een risico vormen voor het tijdig starten met hoortoestellen.
Beperking studie
Van het cohort van kinderen geboren in 2014 met beiderzijds een gehoorverlies van minimaal 40 dB hebben ouders van 50 kinderen toestemming gegeven voor deelname aan dit onderzoek. Door het ontbreken van de toestemming van een relatief groot aantal ouders/verzorgers (74 van de 124 kinderen = 60%) zijn de resultaten van het onderzoek mogelijk niet geheel representatief voor de hele doelgroep. De huidige resultaten voor tijdigheid van de derde screeningsronde (96%) en afronden van de diagnostiek (80%) komen echter overeen met die voor het totale cohort kinderen verwezen vanuit de NGS in 2014 van respectievelijk 97,0% en 83,4% (Van der Ploeg et al., 2016). Dit geeft aan dat deze studie op deze punten een goede afspiegeling vormt van het gehele cohort van 104 kinderen. Het is echter goed mogelijk dat onder de ouders die geen toestemming gegeven hebben er zich relatief meer probleemgevallen bevinden, bijvoorbeeld door een verschil in inzicht met het AC. Daarnaast hebben niet alle AC’s kinderen aan kunnen leveren, deels ook door de beperkte toestemming van ouders. Ook hierdoor kan een niet geheel representatief beeld geschetst zijn.

Wij hebben de doelstellingen van het neonatale gehoorscreeningsprogramma geëvalueerd voor kinderen uit 2014 met een bilateraal gehoorverlies van 40 dB of meer. Hierbij is middels statusonderzoek het traject tot en met inzet van de interventie uitgebreid onderzocht.
Bij alle kinderen met een gehoorverlies van minimaal 60 dB is rond de leeftijd van 4 maanden een interventie gestart. Voor deze kinderen vinden diagnostiek en interventie tijdig plaats. Echter, op enkele punten worden de doelstellingen van het screeningsprogramma nog niet volledig gehaald. Dit betreft de tijdige interventie bij de kleinere gehoorverliezen voor een leeftijd van 4 maanden en het afronden van de diagnostiek binnen 92 dagen na de geboorte. De mate van gehoorverlies blijkt hierbij de meest bepalende factor: bij kinderen met kleinere verliezen treedt de meeste vertraging op. Dit is gekoppeld aan meer onzekerheid over aard en grootte van het gehoorverlies en twijfel over het nut van een snelle interventie. Daarnaast spelen vertragende factoren ten gevolge van logistiek een rol, hier is mogelijk beter op te anticiperen door de AC’s. Als laatste blijken co-morbiditeit zoals het syndroom van Down en/of ziekte bij het kind vertragende, maar moeilijk beïnvloedbare factoren.
De uitvoering van dit onderzoek was alleen mogelijk dankzij de zeer welwillende medewerking van alle collega audiologen. Dank voor jullie bereidheid de gegevens op te zoeken en met ons te delen en, niet in het minst, voor de gastvrijheid.
Deze studie werd uitgevoerd door de Stichting Platform for Audiological Clinical Testing (PACT) in opdracht van het RIVM-Centrum voor Bevolkingsonderzoek.
JCIH (2007). “JCIH year 2007 position statement: Principles and guidelines for early hearing detection and intervention programs”. www.asha.org/uploadedfiles/jcih-executive-summary.pdf
Korver, A.M.H. (2010). “Impact and benefits of early hearing screening". Proefschrift Universiteit Leiden.
Ploeg, K. van der, Pal, S. van der & Verkerk, P. (2016). “Neonatale gehoorscreening door de jeugdgezondheidszorg – Monitor over 2015”. TNO rapport TNO/CH 2016 R11657.
Yoshinaga-Itano, C. (1999). Benefits of early intervention for children with hearing loss. Otolaryngol Clin North Am 32 (6): 1089-102.